ÇOCUKLARDA ATEŞ ve ATEŞLİ HAVALE
 Normalin üstündeki vücut ısısı olarak tanımlayabileceğimiz ateş, anne babaları korkutsa da aslında çocuk için zararlı değil hatta yararlıdır. Çocuk hastalıklarında, özellikle enfeksiyonlarda görülen bir bulgudur, kendi başına bir hastalık değildir. Ateş, vücudun enfeksiyon etkeniyle savaşmasını, bağışıklık sisteminin daha iyi çalışmasını sağlar.
Normalin üstündeki vücut ısısı olarak tanımlayabileceğimiz ateş, anne babaları korkutsa da aslında çocuk için zararlı değil hatta yararlıdır. Çocuk hastalıklarında, özellikle enfeksiyonlarda görülen bir bulgudur, kendi başına bir hastalık değildir. Ateş, vücudun enfeksiyon etkeniyle savaşmasını, bağışıklık sisteminin daha iyi çalışmasını sağlar.
Kaç Dereceye Ateş Demeliyiz?
Bu, ateşin ölçüldüğü yere göre değişir. Makattan yapılan ölçümlerde 38 derece üzeri, ağızdan 37.5 , koltuk altından 37.2, kulaktan 38 derecenin üstündeki değerler ateş olarak kabul edilmelidir.
Ateş Ne Kadar Yükselirse Tehlikeli Olur?
 Ateşli bir çocuğu değerlendirirken, ateşin yüksekliğinden çok çocuğun genel durumu yol gösterici olmalıdır. Ateşin ne kadar yüksek olduğu, hastalığın ağırlığının bir göstergesi değildir. Çocuklarda ateşin en sık nedeni olan basit viral enfeksiyonlar, 39-40 derece ateşe neden olabilir. Tam tersine, bazı ciddi hastalıklar da çok yüksek ateşe yol açmayabilir. Ancak 0-3 ay arası bebeklerde, normalin üstünde ölçülen bir vücut ısısı- değer kaç olursa olsun- hemen doktora ulaşmayı gerektirir. Daha büyük çocuklarda, çocuğun genel durumuna dikkat etmek gerekir. Eğer çocuk uyanık, aktifse, oynuyorsa, yiyip içebiliyorsa, uykusu iyiyse, solunumu normalse çok korkmaya gerek yoktur.
Ateşli bir çocuğu değerlendirirken, ateşin yüksekliğinden çok çocuğun genel durumu yol gösterici olmalıdır. Ateşin ne kadar yüksek olduğu, hastalığın ağırlığının bir göstergesi değildir. Çocuklarda ateşin en sık nedeni olan basit viral enfeksiyonlar, 39-40 derece ateşe neden olabilir. Tam tersine, bazı ciddi hastalıklar da çok yüksek ateşe yol açmayabilir. Ancak 0-3 ay arası bebeklerde, normalin üstünde ölçülen bir vücut ısısı- değer kaç olursa olsun- hemen doktora ulaşmayı gerektirir. Daha büyük çocuklarda, çocuğun genel durumuna dikkat etmek gerekir. Eğer çocuk uyanık, aktifse, oynuyorsa, yiyip içebiliyorsa, uykusu iyiyse, solunumu normalse çok korkmaya gerek yoktur.
Ancak eğer; uyku hali, huzursuzluk, solunum zorluğu varsa, yeme içmeyi reddediyorsa, şiddetli başağrısı varsa, ateşi düşse de genel durumu düzelmiyorsa veya ateş 24-48 saatten uzun sürerse yine doktora ulaşmak gerekir.
Çoğu anne babanın ateşle birlikte aklına gelen havale geçirme olasılığı ise, ancak bazı ateşe hassas çocuklarda, ateşin ani yükselmesiyle görülmektedir. ( Buna yazının devamında ayrıca değineceğiz)
Ateşin Nedenleri Nelerdir?
 Virüs veya bakterilerin yol açtığı enfeksiyonlar: Soğuk algınlığı, grip gibi enfeksiyonlar ateşin sık görülen nedenleridir. Soğuk algınlığında ilk 24 saat tek bulgu ateş olabilir, diğer belirtiler arkadan gelir. Anjin, orta kulak iltihabı, ishal, idrar yolu enfeksiyonu da ateşe yol açar. Nadiren zatürre, menenjit, tüberküloz gibi ciddi enfeksiyonlar da ateşin nedeni olarak saptanabilir.
Virüs veya bakterilerin yol açtığı enfeksiyonlar: Soğuk algınlığı, grip gibi enfeksiyonlar ateşin sık görülen nedenleridir. Soğuk algınlığında ilk 24 saat tek bulgu ateş olabilir, diğer belirtiler arkadan gelir. Anjin, orta kulak iltihabı, ishal, idrar yolu enfeksiyonu da ateşe yol açar. Nadiren zatürre, menenjit, tüberküloz gibi ciddi enfeksiyonlar da ateşin nedeni olarak saptanabilir.
Aşılar: Bazı aşılardan sonra ateş görülebilir, aşıyı yaparken doktorunuz sizi uyaracaktır.
Fazla kalın giydirme: Küçük bebekler, özellikle yenidoğanlar sıcak ortamlarda fazla giyimli olurlarsa, vücut ısılarını dengeleyemediklerinden ateşleri çıkacaktır.
Romatizmal hastalıklar, bağışıklık sistemi hastalıkları,lösemi, lenfoma gibi hastalıklar ise uzun süren ateşlerde araştırılması gereken nedenlerdir.
Ateşli Çocuğa Yaklaşım Nasıl Olmalıdır?
 Öncelikle, ateşin düşmanımız değil dostumuz olduğunu bilerek hareket etmeliyiz. Ateşin yükselmesiyle, vücut enfeksiyon etkeniyle daha iyi savaşabilmektedir. O halde, ateşli çocukta hemen ateşi düşürmeye çalışmak gereksizdir. Eğer bir enfeksiyon söz konusuysa, ateşi düşürmek enfeksiyonu daha çabuk iyileştirmeyecek, nedeni ortadan kaldırmayacaktır. Ancak çocuk ateşli dönemde kendini kötü hissediyorsa, halsizse ateş düşürücü ilaçların yardımıyla kendini daha iyi hissedecektir. Bu durumda, doktorun önereceği parasetamol veya ibufen grubu ateş düşürücüler kullanılabilir.
Öncelikle, ateşin düşmanımız değil dostumuz olduğunu bilerek hareket etmeliyiz. Ateşin yükselmesiyle, vücut enfeksiyon etkeniyle daha iyi savaşabilmektedir. O halde, ateşli çocukta hemen ateşi düşürmeye çalışmak gereksizdir. Eğer bir enfeksiyon söz konusuysa, ateşi düşürmek enfeksiyonu daha çabuk iyileştirmeyecek, nedeni ortadan kaldırmayacaktır. Ancak çocuk ateşli dönemde kendini kötü hissediyorsa, halsizse ateş düşürücü ilaçların yardımıyla kendini daha iyi hissedecektir. Bu durumda, doktorun önereceği parasetamol veya ibufen grubu ateş düşürücüler kullanılabilir.
Ateşli çocuğun, normalden fazla sıvı almasına, susuz kalmamasına dikkat etmek gerekir.
Eğer ateş çok yüksek değilse ve çocuk kendini kötü hissetmiyorsa, ilaç vermeden önce üzeri soyulup ılık bir duş aldırılabilir. Bulunduğu oda serin tutulmalı, giysileri mümkün olduğunca ince ve pamuklu olmalıdır.
Ateşli Havale Nedir?
Ateşli havale, 6 ay- 5 yaş arası ateşe hassas çocuklarda, ateşin ani yükselmesiyle görülen bir havale ( nöbet ) türüdür. Görülme sıklığı yaklaşık yüzde 3 �ür. Ateşli havaleye ailesel bir yatkınlık söz konusudur. Ateşli havale geçiren çocukların anne, baba veya yakınlarında çocuklukta ateşli havale geçirme öyküsü saptanabilir.
Ateşli Havalede Ne Görülür?
Çocuk aniden bilincini kaybeder, vücudu, kol ve bacakları kilitlenir. Ardından kasılmalar başlar, gözleri kayabilir.Altını ıslatabilir. Rengi solar. Genelde birkaç saniyeden 1-2 dakikaya dek sürer ve kendiliğinden geçer. Kasılmaların ardından çocuk derin bir uykuya dalmış gibi görünür.
Ateşli Havale Sırasında Ne Yapmak Gerekir?
Çocuğunun havale geçirdiğine tanık olmak, anne babalar için korkunç bir deneyimdir. Özellikle ilk defa böyle bir olay yaşanıyorsa, soğukkanlılığını korumak, paniğe kapılmamak pek kolay değildir. Ancak elden geldiğince sakin olmak, çocuğun da yararına olacaktır. Nöbet sırasında boğulma, tıkanmayı önlemek için çocuğun başı yana çevrilir. Ağzını açmaya çalışmak doğru değildir. Üzerinde sıkı giysiler varsa, açılıp gevşetilmesi uygun olur. Nöbet sonrası, ateşi düşürmek için ilaç verilebilir. İlk ateşli havale mutlaka doktor tarafından değerlendirilmeli, ateşe neden olan etken saptanıp buna uygun tedavi başlanmalıdır. Tekrarlayan ateşli havaleler geçiren çocuklarda, aileye nöbet sırasında makattan verilecek, nöbeti durduracak bir ilaç önerilebilir.
Ateşli Havalenin Tehlikesi Nedir?
Korkutucu görünümüne rağmen, ateşli havale geçirmek çocuklarda kalıcı bir hasara, nörolojik bir bozukluğa neden olmaz. Bir kez ateşli havale geçiren çocuk, ateşli olduğu dönemlerde tekrar havale geçirebilir. Yaşı büyüdükçe bu risk azalacak, 5-6 yaştan sonra ateşli havale görülmeyecektir.



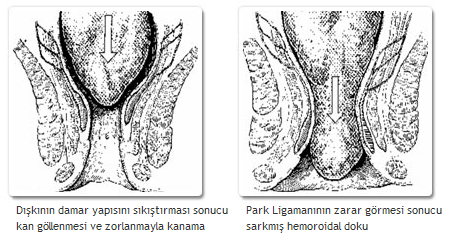
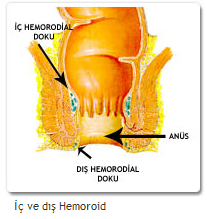 (Hemoroid) Basur, anüs (makat) bölgesindeki toplardamarların varis gibi genişlemesidir. Hastalığın birincil ve ikincil olmak üzere başlıca iki biçimi vardır.
(Hemoroid) Basur, anüs (makat) bölgesindeki toplardamarların varis gibi genişlemesidir. Hastalığın birincil ve ikincil olmak üzere başlıca iki biçimi vardır.